この記事では関節リウマチ(RA)と歯科治療について、これまでの臨床経験と知見からまとめてみました。
関節リウマチとは
関節リウマチの治療は、関節炎による関節変形を抑えるために、通常は抗リウマチ薬(conventional synthetic DMARD;csDMARD)のメトトレキサート(MTX)が内服開始されます。
メトトレキサートが使用できない場合や単剤ではコントロールできない場合には、他の抗リウマチ薬を使用します。
また、補助的治療として、①疼痛にNSAIDs(非ステロイド性抗炎症薬)、②一時的な病勢コントロールにステロイド、③骨の破壊が進行する場合は抗RANKL抗体などが併用されます。
次に、メトトレキサートなどの抗リウマチ薬ではコントロールできない場合、炎症を引き起こすサイトカイン(TNF-α・IL-6)やT細胞を抑える生物学的製剤(biological DMARD;bDMARD)の使用、サイトカインの情報伝達を担う酵素JAK(ヤヌスキナーゼ)の働きを防ぐ分子標的薬(JAK阻害薬)が用いられます。
関節リウマチの治療は、これらの薬剤を組み合わせて行われます(下図参照:関節リウマチ診療ガイドライン2020より引用)。
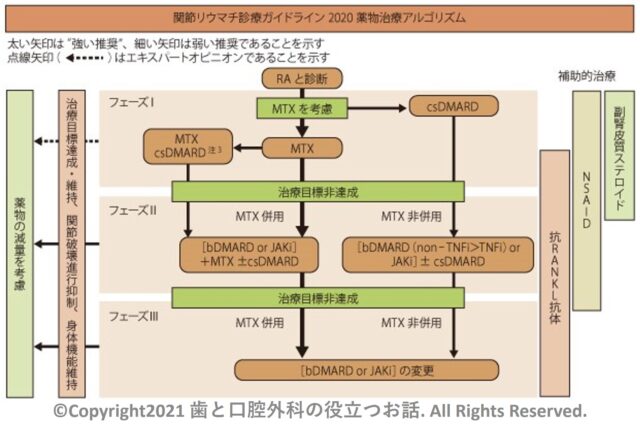
歯科治療での注意点としては、ステロイド、生物学的製剤、分子標的薬による易感染性や創傷治癒遅延、骨粗しょう症予防のための薬による顎骨壊死、歯周病管理などが重要です。
歯科治療時の関節リウマチ治療薬の扱い
現在、関節リウマチ患者における歯科治療時の周術期に関するガイドラインはありません。
これに関する明らかなエビデンスも示されていないため、周術期の薬剤投与などに関しては原則的には医科主治医と相談する必要があります。
また、リウマチ患者の整形外科手術(膝・股関節の人工関節置換術)時のガイドラインがあり、この人工関節置換(インプラント)手術時の考え方は、歯科インプラント治療にも関連するため参考になると考えられます。
ただし、患者の状態、手術内容などによって患者ごとの判断することが必要です。
1.リウマトレックス(メトトレキサート、MTX)
口腔外科処置の際、12.5mg/週未満は継続、12.5 mg/週以上は医科主治医と相談します。
葉酸代謝拮抗剤であるメトトレキサートは白血病などの悪性腫瘍や関節リウマチの治療に用いられています。
近年、口腔内でもMTX関連リンパ増殖性疾患(methotrexate-associated lymphoproliferative disorders、MTX-LPD)の報告があります。口腔内症状は顎骨壊死と周囲歯肉の潰瘍、またMTX-LPDの発生に関与していると報告されているEBウイルス(Epstein-Barr virus、EBV)の抗体価(VCAIgM、VCAIgG、EBNA)の上昇は診断の補助となります。
2.生物学的製剤
生物学的製剤は、TNF-α・IL-6などの1種類の特定のサイトカインを細胞外でブロックする薬剤です。
歯科インプラント症例は休薬を検討し、他は主治医と相談します。

リウマチのガイドラインでは「整形外科手術の周術期におけるbDMARDの継続は手術部位感染(SSI)、創傷治癒遅延のリスクを高める可能性があることから、術前後は休薬することを推奨する。休薬をする場合は関節リウマチの再燃に注意が必要である。」とされ、注記として「周術期の休薬の是非についてTNF阻害薬以外のbDMARDに関するエビデンスはほとんど得られていない。また、長期の休薬は関節リウマチの再燃を引き起こす可能性があるが周術期の休薬期間に関しては意見の一致を見ていない」とされています1。
つまり、bDMARDに関しては、現状明らかなエビデンスはないが、人工関節(インプラント)手術時に、手術部位感染や創傷治癒遅延を生じると患者に重大な不利益をもたらすため、休薬が推奨されています。歯科インプラント症例でも同様と考えると、これに準じて休薬が検討され、その場合には十分な説明が必要となります。歯科インプラントを用いない手術に関しては、条件が異なるため個々の判断となります。
休薬期間に関しては、半減期や投与間隔を参考にするが、一致が見られていないため、医科主治医と相談となります1。
休薬期間の参考として、ACR/AAHKSのガイドラインでは、通常の薬の投与間隔+1週間以降の手術を勧めています2。(例:2 週毎の投与であれば、3 週の休薬後に手術を行う)
再開時期は手術創が治癒してからの再開となります1。
3.分子標的薬
JAK阻害薬は細胞内でサイトカインの情報伝達を担う酵素のJAK(ヤヌスキナーゼ)の働きを抑えることで、複数の種類のサイトカインをブロックして炎症を抑えます。
また、内服により注射製剤の生物学的製剤と同等の薬理効果を得られるとされています。
歯科インプラント症例は休薬を検討し、他は主治医と相談します。
周術期は休薬を含む慎重な対応を行い、手術部位感染の早期発見に努めるとされている。

日本リウマチ学会のトファシチニブ適正使用ガイドでは、「本剤投与中の周術期リスク、また、手術後の創傷治癒に関するエビデンスは十分でない。現段階では、周術期には本剤の休薬を含む慎重な対応を行い、局所症状に注意して手術部位感染(SSI)の早期発見に努める。SSIの診断においては、CRP、白血球数も参考とするが、休薬による関節リウマチの再燃との鑑別が必要である。手術後は創がほぼ完全に治癒し、感染の合併がないことを確認した後の再投与が望ましい。」とされています4。
よって、歯科治療時の休薬や期間に関しては、医科主治医と相談となります。
参考として、ACR/AAHKSのガイドラインでは、トファシチニブの術前休薬期間は7日間とされています2。また、JAK阻害薬は生物学的製剤と同等の薬理効果を示すことから、生物学的製剤の考え方も参考になります。
4.ステロイド
ステロイドを内服している患者の中には、視床下部-下垂体-副腎系が抑制されている患者がいます。その場合は、手術によるストレス下で十分なコルチゾールが産生されないため、副腎不全が生じることがあります。その場合、周術期に不足する分のステロイドを補充する治療のことをステロイドカバーといいます。
ステロイドカバーに関しては主治医と相談し、患者の状態、手術内容、侵襲程度などによって決定します。
現在のステロイドカバーの方法としては、通常時の内服量と手術侵襲の程度(術式)に応じて、個々の症例への投与量を検討する方向にあります。しかし、確立されたエビデンスはありません5。
参考として、周術期のステロイド投与に関して以下のような考え方があります。
通常用量のステロイドを投与し、周術期に低血圧や頻脈などの循環不全の兆候があればステロイドを追加投与(ステロイドカバー)します6。
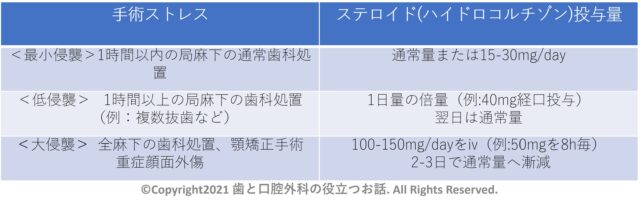
※侵襲に応じたステロイドカバーの例
・1時間以内の局麻下の通常歯科処置やプレドニゾロン5mg/日以下であればステロイドカバーは不要とする7。
・プレドニゾロン5mg/日以上の使用量であれば、維持量に加えて下表を投与する7。
5.骨粗しょう症に関する顎骨壊死関連の薬(骨吸収抑制薬:ビスホスホネート製剤、抗RANKL抗体)
医科主治医との相談が必要です。休薬による骨折リスクの上昇と顎骨壊死の予防効果のベネフィットを検討し、継続か休薬かを判断します。
継続する場合には、顎骨壊死リスクの説明を行い、予防のために感染対策を徹底します。

現状、骨粗しょう症に対する歯科治療時の休薬に関しては、ポジションペーパーが出されているため以下に要点を記載します8。
・骨粗しょう症に対する薬には、骨吸収抑制薬(ビスホスホネート製剤、抗RANKL抗体)があります。
・医科主治医が症例に応じて、休薬による骨折リスクの上昇と顎骨壊死の予防効果のベネフィットを検討し、継続か休薬かを判断します。
・継続する場合には、顎骨壊死リスクの説明を必ず行います。また、できるだけ保存的歯科治療に留め、やむを得ない場合に侵襲的な歯科治療を行います。
・顎骨壊死は感染が引き金となって発症、増悪します。したがって、予防のために術前後の抗菌薬投与、口腔衛生の改善と徹底した感染源の除去などの感染対策を徹底することが重要です。
・経口ビスホスホネート製剤の休薬を考慮する場合は、ステロイドを併用、またはビスホスホネート投与が3年以上等のリスク因子を持つ場合です9。
・歯科処置に時間的猶予がある場合は休薬を考慮するとされているため、医科主治医と相談します。
・骨粗しょう症で使用されるビタミンD製剤、エストロゲン製剤、テリパラチド(商品名:テリボン・フォルテオ)などは使用しても顎骨壊死は起こりません。
今回は、関節リウマチ患者の歯科治療に関してまとめました。
関節リウマチ患者と歯周病の関連なども言われており、診療中に遭遇する機会は少なくありません。
関節リウマチ患者の歯科治療時におけるガイドラインはまだなく、原則的には医科主治医との相談になりますが、基本的な考え方に関して記載しました。
この記事が少しでも参考になれば幸いです。
【参考文献】
1.関節リウマチ診療ガイドライン2020 日本リウマチ学会
2.Susan M. Goodman, Bryan Springer, Gordon Guyatt, et al. 2017 American College of Rheumatology/American Association of Hip and Knee Surgeons Guideline for the perioperative management of antirheumatic medication in patients with rheumatic diseases undergoing electivetotal hip or total knee arthroplasty. The Journal of Arthroplasty 2017;32:2628-2638.
3.伊藤 宣. 関節リウマチ患者に対する整形外科手術術後合併症対策.整・災外 2021;64:183-187.
4.全例市販後調査のためのトファシチニブ適正使用ガイド(2020年2月1日改訂版)日本リウマチ学会
5.西田 賀津子. 周術期に急性腎不全を発症した1例. ICUとCCU 2017;41:637-641.
6.村田浩一.周術期のDMARD管理up-date̶関節リウマチ患者の手術において整形外科医が知っておくべきこと.関節外科 2020;39:90-95.
7.淺野間理仁,森大樹,栗田信浩ら. ステロイド長期投与患者における周術期ステロイドカバー. 四国医誌 2010;66:85-90.
8. 骨吸収抑制薬関連顎骨壊死の病態と管理:顎骨壊死検討委員会ポジションペーパー2016 顎骨壊死検討委員会
9.ビスホスホネート系薬剤と顎骨壊死 日本口腔外科学会
10. 最新口腔外科学第5版(榎本昭二他、医歯薬出版株式会社)




コメント