この記事では糖尿病と歯科治療について、これまでの私の臨床経験と知見、ガイドラインを中心に分かりやすくまとめました。
糖尿病患者で注意すること

・医科主治医と患者情報を共有し、糖尿病のコントロールや内服、合併症などを確認します。
・糖尿病と診断されてないが糖尿病が疑われる症状として、口渇、多飲、多尿、空腹感、易疲労感、体重減少などがあります。疑わしい場合は採血で、血糖やHbA1c(ヘモグロビンA1c)を確認します。
・観血的処置を行う際の治療の目安はHbA1cが6.9%(NGSP値)を参考値とします(※HbA1cは過去1~2か月の長期的な血糖状態を把握する指標です)。
・安全に処置を行う事を考えると7%未満が目安で、7%以上の場合には術前後の抗菌薬投与が望ましいです。

・糖尿病未治療の患者や血糖コントロール不良の患者では易感染性、感染の重症化を生じる可能性があるため、内科的治療の優先や総合病院での歯科治療を検討します。
・高血糖では白血球(好中球)が機能低下することで創傷治癒遅延や感染が生じやすいです。
・合併症として、冠動脈疾患(狭心症や心筋梗塞)や脳梗塞で抗血小板薬などを内服している場合には出血リスクが増加します。
・腎障害を認める場合には、抗菌薬の量の減量や腎毒性のある鎮痛薬(NSAIDs)などを避け、透析の有無を確認します。
歯科治療時に注意する事

①低血糖発作の予防
・食事を摂取しているかを確認し、昼食前や夕食前など血糖が下がる時間帯は避けます。
・歯科処置後の摂食困難を防ぐために、1回の処置が広範囲になりすぎないようにします。
・低血糖発作時の症状(まず不安、動悸、冷汗、震え、悪心等の自律神経症状、次に頭痛、眠気、めまい、脱力、複視、かすみ目、発語困難等の中枢神経症状)を観察します。
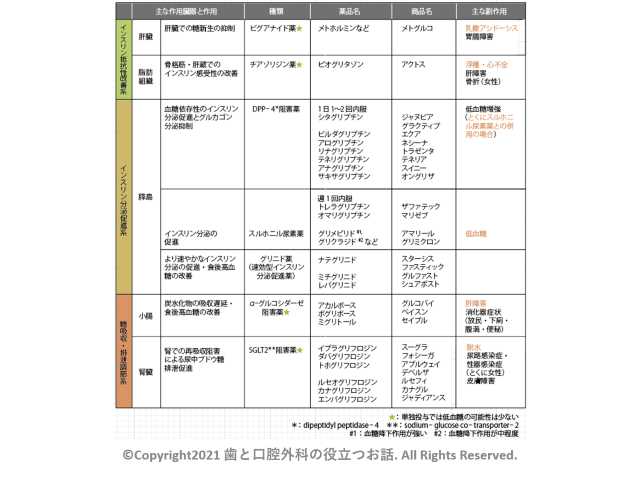
・単独投与では低血糖の可能性が少ない薬剤として、インスリン抵抗性改善系(ビグアナイド薬、チアゾリジン薬)や糖吸収・排泄調整系(αグルコシダーゼ阻害薬、SGLT2阻害薬)、インスリン分泌促進系の中のDPP-4阻害薬、GLP-1受容体作動薬があります。
・低血糖の可能性を考慮する薬剤として、インスリン分泌促進系のスルホニル尿素〈SU〉薬、グリニド薬があります。
・単独では低血糖が生じにくいDPP-4阻害薬とGLP-1受容体作動薬ですが、特にインスリン製剤やスルホニル尿素〈SU〉薬と併用した場合には低血糖の発生頻度が増えるため注意が必要です。
②低血糖発作時の対処法
・通常、患者自身で低血糖を自覚する事が多いため、自覚があればすぐ知らせてもらいます。
・手持ちの糖分(ジュース・飴など)があれば摂取させる。または、ブドウ糖10gを水分と内服すると10分程度で改善することが多いです。
・αグルコシダーゼ阻害薬を内服している患者には、必ずブドウ糖を摂取させます。
・ブドウ糖(グルコース)は単糖類、砂糖は二糖類のため単糖類まで分解されてから吸収されます。
・αグルコシダーゼ阻害薬は、この分解・吸収を遅らせる薬剤のため、ブドウ糖の摂取がお勧めです。
③感染予防
・処置時に血腫などを作らない様に留意します。
・糖尿病のコントロールが不良の場合には術前後で抗菌薬の投与を検討します。
・術前・術後の血糖コントロールが大事であることを患者に理解してもらいます。
糖尿病と歯周病に関して
・糖尿病患者は歯周病の発症率が高く合併症の一つと考えられます。
・歯周病は慢性炎症として血糖コントロールに悪影響を及ぼすとされ、重症度が高いほど血糖コントロール不良となります。
・歯周病治療によって血糖コントロールが改善することが報告されおり、歯周病治療が推奨されています。
今回は糖尿病と歯科治療に関してまとめました。
この記事が少しでも参考になれば幸いです。
【参考文献】
・糖尿病診療ガイドライン2019(日本糖尿病学会編、南江堂)
・糖尿病患者に対する歯周治療ガイドライン2014 改訂第2版(日本歯周病学会編、periodontal-disease-in-diabetic-patients.pdf (jcqhc.or.jp))
・新版家族のための歯と口の健康百科(伊藤公一他、医歯薬出版株式会社)
・最新口腔外科学第5版(榎本昭二他、医歯薬出版株式会社)





コメント